Лечение кератоконъюнктивита
Когда в воспалительный процесс вовлекаются и конъюнктива, и роговица глаза, специалисты говорят о развитии кератоконъюнктивита. Как известно, конъюнктива глаза переходит в эпителий роговой оболочки, поэтому и воспаление часто распространяется с одной из этих тканей на другую. Пройти качественное лечение кератоконъюнктивита жители Москвы и Подмосковья могут в офтальмологической клинике «ОкоМед».
Ниже мы расскажем об особенностях данного заболевания, а также об актуальных методах его диагностики и терапии (кстати, ранее мы уже писали о диагностике и лечении конъюнктивитов: http://www.okomed.ru/lechenie-konyunktivita.html, эта информация также может быть Вам интересна).
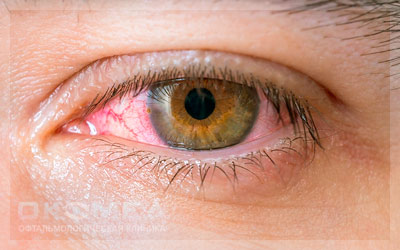
Причины развития кератоконъюнктивита
Радужка и конъюнктива вследствие особенностей своего расположения постоянно подвергаются воздействию различных негативных факторов. Часть этих факторов нейтрализуются за счет естественных защитных механизмов (слезы, моргание, иммунитет и т.д.), но при ослаблении организма вероятность развития кератоконъюнктивита возрастает. Свою немалую лепту вносят бытовые и производственные травмы глаз, а также нарушения обменных процессов.
К числу факторов, способствующих развитию воспалительных процессов в области конъюнктивы и радужки, относятся:
- инфекции (бактериальные, вирусные, грибковые и т.д.);
- аллергические патологии;
- длительный прием кортикостероидов;
- травма глаза и наличие инородного тела;
- авитаминоз;
- использование контактных линз;
- нарушение гигиенических правил;
- системные заболевания (ревматизм, красная волчанка и т.п.);
- грипп.
Соответственно, в зависимости от причины заболевания специалисты говорят о различных видах кератоконъюнктивита: герпетическом, хламидийном, весеннем (аллергическом) и т.д.
Проявления и диагностика кератоконъюнктивита
Болезнь обычно имеет двусторонний характер, но глаза поражаются в разной степени. Пациент обращается к врачу-офтальмологу с жалобами на:
- ощущение дискомфорта, «песка в глазах»;
- зуд;
- боль;
- покраснение глаз;
- отек;
- выделения из глаз;
- повышенную чувствительность к свету;
- склеивание краев век.
При осмотре специалист фиксирует наличие хемоза (отека конъюнктивы), субконъюнктивального кровоизлияния (при кератоконъюнктивите вирусного происхождения), мембран (или псевдомембран). Для уточнения разновидности патологии врач назначает комплексное обследование, которое включает в себя:
- визометрию;
- периметрию;
- биомикроскопию;
- общий анализ мочи и крови;
- тест на RW и другие исследования.
Если это необходимо, пациента направляют на консультацию к терапевту, эндокринологу, фтизиатру.
Методы лечения кератоконъюнктивита
Выбор методов лечения зависит от причины заболевания. Основу лечения составляет местная медикаментозная терапия антибиотиками или противовирусными препаратами, в некоторых случаях назначаются кортикостероиды. Если заболевание вызвано грибковой инфекцией, проводится терапия противогрибковыми препаратами. Лекарства применяются в форме капель и мазей. Отметим, что самолечение кератоконъюнктивита недопустимо!
При аллергическом кератоконъюнктивите назначаются средства, купирующие аллергическую реакцию (антигистаминные средства), а также комплексные витаминные препараты. Принимаются меры для выявления агента, вызывающего аллергию, и предотвращения контакта с ним.
Когда консервативное лечение кератоконъюнктивита оказывается недостаточно эффективным, а состояние больного не улучшается, офтальмолог может назначить операцию по трансплантации роговицы. Нужно помнить, что только своевременное выявление и адекватное лечение воспаления роговицы и конъюнктивы позволит сохранить зрение в полном объеме.